概述
与传统的光学成像相比,双光子显微镜具有高分辨率和低光毒性的等优势。利用二次谐波(Second
Harmonic Generation, SHG),也可以在不染色的情况下对胶原蛋白进行成像。在此研究中,利用双光子显微镜对乳腺肿瘤中的胶原蛋白和自发荧光物质进行无标记成像,并通过深度学习进行区域划分,建立了定量评价的指标,对传统病理诊断难以区分的乳腺肿瘤进行了鉴别。
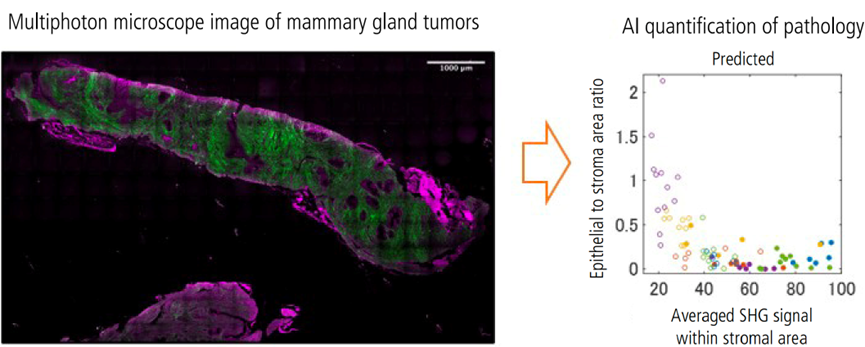
图1. 利用针刺活检组织切片的双光子显微镜图像对病理状况进行AI量化分析。
将HE和PSR染色的图像与双光子显微镜获得的SHG图像进行比较,SHG图像呈现出深色的导管上皮和位于富含胶原的基质区域的强信号。在SHG图像中观察到的胶原蛋白在形状和模式上与PSR染色图像中的纤维结构相似,PSR染色图像专门染色标记了I型和III型胶原蛋白。此外,上皮细胞和基质之间的边界在双光子显微镜获得的自发荧光图像中得到确认,以绿色表示(图2a)。
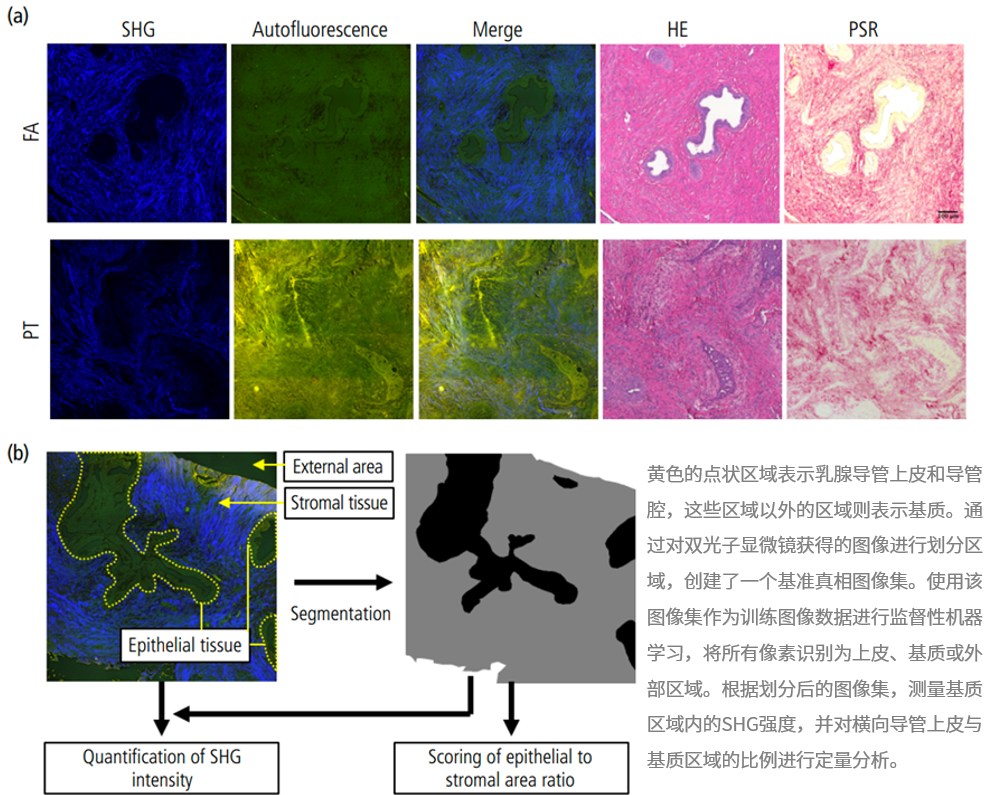
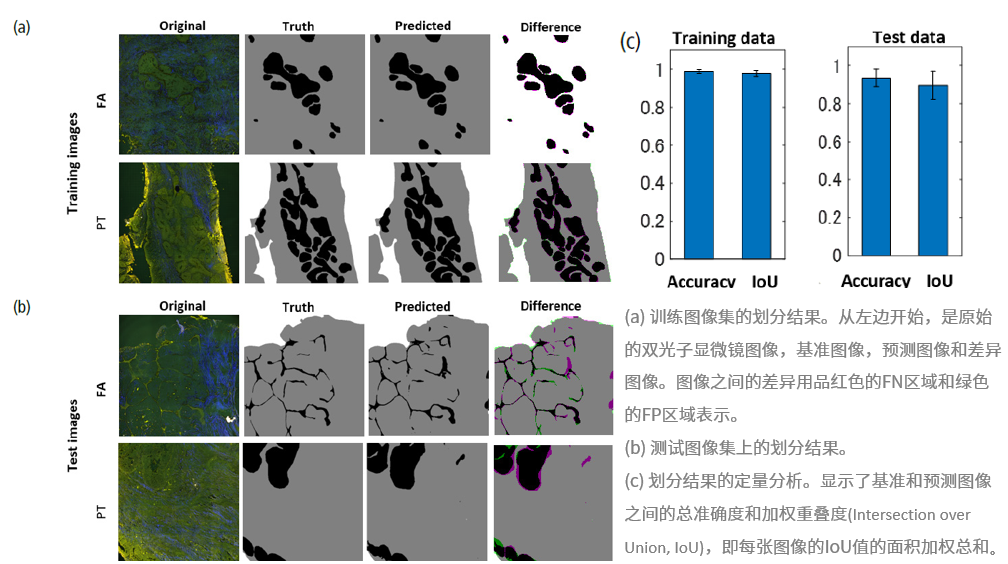 图3. 利用双光子显微镜图像深度学习。
图3. 利用双光子显微镜图像深度学习。然后根据图像分析的结果,对上皮与基质面积比值的数据计算标准差。结果显示,在基准真相图像和预测图像数据中,PT的偏差都比FA高。此外,对基质区域的SHG信号强度的定量分析显示,FA的SHG信号比PT的强(图4a)。当结合上皮–基质面积比的数据和基质区的SHG信号强度绘制散点图时,FA和PT可以被清楚地分开(图4b)。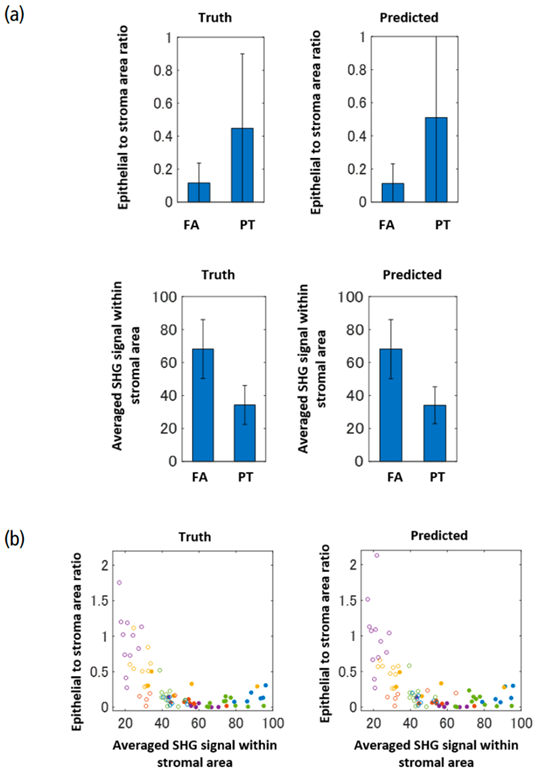
总结
-
22mm大成像视野 -
共振扫描分辨率可达2K X 2K,检流计模式分辨率可达8K X 8K -
扫描速度可达720帧/秒(共振模式,2048 X 16像素) -
2种类型的立柱适用于灵活的样品配置

参考文献
Kobayashi-Taguchi K, Saitou T, Kamei Y,
Murakami A, Nishiyama K, Aoki R, Kusakabe E, Noda H, Yamashita M, Kitazawa R,
Imamura T, Takada Y. Computer-Aided Detection of Quantitative Signatures for
Breast Fibroepithelial Tumors Using Label-Free Multi-Photon Imaging. Molecules.
2022 May 23;27(10):3340. doi: 10.3390/molecules27103340. PMID: 35630817; PMCID:
PMC9144626.


